Стимуляция овуляции вред и польза и вред

Всем доброво времени суток!!!
Всю информацию я, к сожалению, уже нашла после того как мне была проведена стимуляция Клостилбегитом 2 цикла подряд. Иначе я бы на неё не согласилась без предварительного необходимого обследования которое не было проведено.
Думаю девочкам которым предстоит делать стимуляцию будет полезно и интересно почитать статью.Во всяком случае, они будут примерно представлять как она должна происходить и какие вопросы следует задавать своим Г во время её проведения!!!!
Схемы проведения стимуляции овуляции:
1 группа
клостилбегит, кломид) — это препараты прямой стимуляции, приводящие к усилению выработки гормонов в гипотоламусе и гипофизе, которые в свою очередь стимулируют работу яичников (рост и созревание фолликула с яйцеклеткой). Частота наступления беременности при стимуляции овуляции кломифеном-30-40%.
Стимуляция начинается со 2-5 дня менструального цикла в течении 5 дней, назначается таблетизированная форма препарата 1-2 раза в день. Ультразвуковой контроль за ростом лидирующего фолликула и реакцией эндометрия (слизистая оболочка полости матки) проводится на 7-11, 14-16 дни менструального цикла, на 14-16 день (при 28-30 дневном цикле) фиксируется достаточное созревание фолликула. Назначается введение препарата Хорионического Гонадотропина— дюфастон, утрожестан,прогестерон) в течении 10-14 дней. Тест на беременность (мочевой) проводится за 1-2 дня до менструации и в случае задержки менструации на 7-10 день присоединяется анализ крови на ХГ (хорионический гонадотропин, который вырабатывается при беременности), проводится также УЗИ для установления беременности.
Кломифен обладает антиэстрогенным действием, которое может неблагоприятно повлиять на состояние слизи шейки матки в виде нарушения продвижения сперматозоидов и состояние не подготовленности эндометрия к прикреплению оплодотворенной яйцеклетки. Для устранения этого действия применяются в цикле стимуляции препараты эстрогенной направленности (микрофоллин
, прогинова).
Отсутствие или недостаточность эффективности в 1 цикле стимуляции (нет лидирующего и растущего фолликула в течении 10-15 дней после отмены клостилбегита) служит показанием к увеличению дозы препарата в следующем цикле!!!
Если эффект от стимуляции овуляции отсутствует, то это расценивается как снижение чувствительности к препарату. В этом случае показано проведение стимуляции препаратами другого ряда — гонадотропинами.
В цикле стимуляции овуляции клостилбегитом особое внимание заслуживают пациентки с нарушением жирового обмена, избыточной массы тела, повышением АД, отечностью, у которых стимуляция этим препаратом часто неэффективна.
Наряду с пациентками со сниженной чувствительностью к клостилбегиту, есть женщины с повышенной реакцией к препарату, проявляющейся в гиперстимуляции, при которой, увеличиваются размеры яичников, появляются небольшие боли внизу живота, вздутие живота, метеоризм, могут возникать кисты яичников. Данные проявления требуют лечения амбулаторно или в условиях стационара в течении 7-21 дня, в зависимости от степени тяжести проявления симптома гиперстимуляции. Риск онкологических заболеваний (рака яичников) при применении клостилбегита не велик, но существует при частом и длительном его применении.
2 группа
Пурегон
, меногон, гонал— препараты гонадатропного ряда (гонадотропины — гормоны вырабатывающиеся в передней доли гипофиза головного мозга стимулирующие рост и созревания фолликулов в яичниках).
Стимуляция начинается со 2-3 дня менструального цикла под контролем УЗИ, т.к. необходимо создать нужный ритм воздействия на фолликулы с начала менструального цикла, имитируя естественный цикл их роста и созревание. Обычно это ежедневная внутримышечная инъекция в одно и тоже время. Для оценки эффективности (образование лидирующего фолликула и его рост) воздействия данных препаратов и возможной их коррекции необходим УЗ контроль на 6-7; 9-11; 13-16 дни менструального цикла (при 28-30 дневном менструальном цикле). Иногда при необходимости УЗИ может быть назначено дополнительно для более точного ориентирования в клинической картине, оно позволяет выявить какие-то возможные затруднения при стимуляции. Например, плохой рост эндометрия на фоне хороших фолликулов, образование кист, или неравномерный рост фолликулов — все эти проблемы решаемы, главное вовремя определится!!!
При адекватном росте фолликулов и эндометрия, к середине менструального цикла 13-16 дню менструального цикла назначается овуляторная доза ХГ (прегнил) для контролируемой овуляции (выход яйцеклетки из лидирующего фолликула). Назначается половой контакт приближенно к этому времени (в день введения прегнила и на следующий день). Контроль состоявшейся овуляции проводится на 17-19 день — УЗИ. Далее для поддержания функционирования желтого тела, образовавшегося в совулированном фолликуле, назначается препарат прогестерона ( утрожестан дюфастон, прогестерон) с 16 дна менструального цикла в течении 10-14 дней.
Тест на беременность мочевой проводится за 1-2 дня до менструации и при задержке менструации на 7-10 дней, присоединяется анализ крови на ХГ отражающий срок и состояние беременности.
При проведении стимуляции овуляции гонадотропинами под индивидуальным контролем и коррекцией достигаются высокие результаты наступления беременности.
Но иногда может быть повышенная, неадекватная реакция на применение эти препаратов, проявляющейся в гиперстимуляции. Своевременная коррекция и применение вспомогательных лекарственных средств в амбулаторных условиях или стационаре нивелирует данные проявления в течении 7-20 дней.
3 группа:Комбинированное применение клостилбегита и гонадотропинов. Частота наступления беременности 30-70%.
Начало стимуляции овуляции со 2-5 дня менструального цикла с применения клостилбегита в течении 5 дней, затем вводятся гонадотропины в течении 5-7 дней, под УЗ контролем, далее вводится препарат ХГ для фиксированного дня овуляции и проведения полового контакта в овуляторный день, и с 16 дня менструального цикла назначаются препараты прогестерона. Тесты на беременность проводятся в те же сроки, в том же объеме.
Следует отметить, что при установленном ведущем ановуляторном факторе бесплодия, можно ожидать положительного результата в 60-100% при проведении стимулирующего цикла овуляции. Кроме того, нарушение овуляции как единственный фактор бесплодия чаще встречается при генетически обусловленных нарушениях, которые не всегда подлежат лечению.
——————————————————————————————————————————————————-
Одним из наиболее “популярных” методов “лечения” у большинства врачей, которые не знают как еще по другому ускорить процесс наступления беременности у нетерпеливых будущих родителей, является стимуляция овуляции.
Зачастую его назначают всем и каждому безо всяких на то оснований.
Давайте разберемся, что такое стимуляция, зачем она нужна и можно ли без нее обойтись. Как ее нужно правильно проводить, чтобы избежать в будущем «неприятных последствий».
В современной медицине стимуляция овуляции может производиться гормональными препаратами в том случае, если у женщины отсутствует собственная овуляция!!! При этом важно помнить, что однократная стимуляция овуляции гормональными препаратами не имеет ничего общего с восстановлением собственной овуляции у женщины!!!!
Прежде всего нужно отметить, что гарантированно восстановить овуляцию можно только выяснив причину ее отсутствия и устранив все неблагоприятные факторы. И далеко не во всех случаях стимуляция овуляции может дать желаемый эффект, если причина ее отсутствия ранее не была установлена.
При постановке диагноза «отсутствие овуляции» очень важно помнить, что он не должен основываться на графиках базальной температуры (БТ) — даже за несколько циклов наблюдения, не говоря уже об единичном цикле исследования!!! Это настолько дикое явление во врачебной практике, что не поддается никакой критике.
Именно таким образом ставится огромное количество липовых диагнозов и назначается лечение, которое не только не нужно, но и может нанести огромный вред совершенно здоровой женщине.
Максимум, в чем графики БТ могут помочь — это сподвигнуть на дополнительные обследования, если возникли какие-либо сомнения в наличии овуляции. Более серьезные выводы можно делать только после комплексного обследования!!!
Ни в коем случае не стоит начинать стимуляцию, если не оказались в норме такие гормоны как — гормоны щитовидной железы, пролактин и мужские гормоны. Подобные нарушения сами по себе могут препятствовать овуляции. Для начала стоит их привести в норму — возможно никакого другого лечения не потребуется и овуляция восстановится самостоятельно.
«Побочные эффекты» стимуляции
Всегда помните о том, что любое медикаментозное лечение — это не просто «волшебная пилюля» для достижения разового(!) результата. Помимо заманчивых «плюсов», оно может иметь и различные негативные последствия (как кратковременные, так и долгосрочные) для вашего здоровья— проблемы ЖКТ и ЦНС, кистозные образования, гиперстимуляция яичников, апоплексия (разрыв) яичника, гормональные нарушения, раннее истощение яичников (ранний климакс), лишний вес,многоплодная беременность(в нашем случае думаю это не минус, а плюс!).
Наличие проблем с овуляцией косвенно говорит о нездоровье всего организма!Рассмотрите альтернативные варианты восстановления здоровья естественными, природными средствами. Меняйте свой образ жизни, мышления, питание. Есть много способов оздоровления. Начинайте бороться не «с болезнями», а «за здоровье»! Тогда и результат не заставит себя долго ждать!!! Если все же решено провести стимуляцию:
Первое, что необходимо сделать перед началом стимуляции и независимо от того, какими препаратами проводится стимуляция, обязательно нужно иметь на руках достаточно хорошие(или по крайней мере — пригодные для естественного зачатия, инсеминации или ЭКО/ИКСИ) результаты свежей спермограммы мужа на руках!!!
Несмотря на то, какие результаты у него были в позапрошлом году или сколько было детей в предыдущем браке, анализ нужно сделать непосредственно перед планированием лечения методом стимуляции, чтобы исключить напрасные траты денег на препараты и не подвергать ненужной опасности здоровье женщины!!!
Если врач предлагает вам обследовать мужа только после одного-двух-трех или более месяцев неудачных стимуляций — уходите от такого врача! Такая халатность не заслуживает никакого доверия и может очень дорого обойтись вам и вашему здоровью. Еще лучше — если у вас перед началом стимуляции будут на руках результаты исследований маточных труб на проходимость — ГСГ или лапароскопии, если вам не предстоит ЭКО/ИКСИ.
——————————————————————————————————————————————————-
Условия для проведения стимуляции овуляции(вот так и должно быть в идеале!):
1. Обследование супружеской пары.
Список анализов:
ВИЧ (оба супруга)
Сифилис (оба супруга)
Гепатит В (оба супруга)
Гепатит С (оба супруга)
Мазок на степень чистоты (женщина)
Бактериологические посевы: хламидии, микоплазма, уреаплазма, трихомонада, кандида, гарднерелла ( оба супруга)
Мазок на онкоцитологию (женщина)
Заключение терапевта о возможности вынашивания беременности
УЗИ молочных желез
Исследование крови на антитела к краснухе, то есть наличие иммунитета (защиты) у женщины
2. Проходимые маточные трубы.
Поскольку оплодотворение происходит в маточной трубе («Физиология зачатия») важным условием для наступления беременности являются проходимые маточные трубы. Оценка проходимости маточных труб может проводиться несколькими методами:
Лапароскопия
Трансвагинальная гидролапароскопия
Метросальпингография
Поскольку, для каждого метода есть свои показания, выбор метода определяется совместно Вами и Вашим лечащим врачом на приеме.
3. Отсутствие внутриматочной патологии
Любые отклонения со стороны полости матки препятствуют наступлению беременности («Внутриматочная патология»). Поэтому, при наличии у женщины указаний на травматизацию слизистой оболочки матки (выскабливания полости матки при абортах и кровотечениях, воспаление слизистой оболочки матки — эндометрит, внутриматочная спираль и другие факторы) рекомендуется проведение гистероскопии для оценки состояния полости матки («Гистероскопия»).
4. Удовлетворительное качество спермы
Удовлетворительное качество спермы — отсутствие мужского фактора бесплодия. В том случае, если не планируется проведение внутриматочной инсеминации, перед стимуляцией овуляции рекомендуется проведение посткоитального теста
5. Отсутствие острого воспалительного процесса
Отсутствие острого воспалительного процесса любой локализации. Любое воспалительное заболевание является противопоказанием для проведения многих диагностических и лечебных процедур в медицине, поскольку несет в себе риск ухудшения состояния пациента.
——————————————————————————————————————————————————-
Второе, что необходимо запомнить — любая стимуляция должна производиться под строгим контролем врача и ультразвукового мониторинга!!!!Постоянное наблюдение позволит врачу с уверенностью судить о реакции организм на препараты, контролировать рост фолликулов, наступление овуляции и др., а так же корректировать назначения различных препаратов и предотвращать возможные проблемы (возникновение фолликулярных кист, гиперстимуляция без врачебного контроля могут очень дорого вам обойтись) в процессе стимуляции.
Так как любая стимуляция — это серьезный риск для здоровья!Халатное отношение может привести не только к проблемам со здоровьем, но и создать угрозу жизни женщины. Если врач предлагает вам прийти на прием или УЗИ только «через пару-тройку месяцев неудач», «когда график станет двухфазным» и т.д. — уходите от такого врача!
Немного о припаратах, используемые для стимуляции овуляции:
«Клостилбегит» — препарат, используемый для стимуляции овуляции, усиливает секрецию гонадотропинов (пролактина, ФСГ и ЛГ), стимулирует овуляцию. После нескольких неудачных курсов клостилбегита при отсутствии овуляции, либо полного отсутствия роста фолликулов следует провести дополнительное обследование и пересмотреть методы лечения!!! Даже по инструкции «Клостилбегит» не рекомендуется принимать более 5-6 раз в жизни. Последствия злоупотребления препаратом могут быть достаточно плачевными, вплоть до «раннего истощения яичников» (или «раннего климакса»). С подобным диагнозом дальнейшее лечение бесплодия с собственными яйцеклетками женщины может оказаться под большим вопросом, а в отдельных случаях — просто невозможным.
При выборе препарата для стимуляции следует помнить, что Клостилбегит отрицательно влияет на рост (пролиферацию) эндометрия, поэтому при заведомо тонком эндометрии в анамнезе (менее 8 мм) лучше выбрать другие препараты для стимуляции.
«Меногон» — Гонадотропин менопаузный, содержит ЛГ и ФСГ. Оказывает фолликулостимулирующее и гонадотропное действие. Увеличивает концентрацию половых гормонов в плазме. У женщин вызывает повышение концентрации эстрогенов в крови и стимулирует рост яичников, созревание в них фолликулов и овуляцию, вызывает пролиферацию эндометрия.
«Пурегон» — оказывает эстрогеноподобное действие, восполняет дефицит ФСГ, стимулирует развитие фолликулов и синтез стероидов. Индуцирует развитие множественных фолликулов при проведении искусственного оплодотворения.
Что и как должно происходить в цикле со стимуляцией:
Обычно стимуляция клостилбегитом начинают на 5-й день (и заканчивается на 9-й) назначаю по 50г (1 таб.) 1 раз в день, а стимуляция гонадотропинами (меногон, пурегон и др.) на 2-й день цикла (и заканчивается в среднем дней через 10 — это должен определить врач, наблюдая за процессом стимуляции). Но в каждом индивидуальном случае окончательное решение о сроках начала и продолжительности стимуляции остается за лечащим врачом (и зависит от состояния матки и яичников пациентки).
Первое УЗИ обычно проводят через несколько дней после начала стимуляции. Далее УЗИ проводится через каждые два-три дня (в зависимости от состояния матки и яичников при осмотре врач может назначить следующий осмотр раньше или позже) до того дня, пока фолликулы не дорастут до необходимых размеров — около 20-25мм.
После этого (независимо от схемы стимуляции) назначается укол ХГЧ (хорионический гонадотропин) (препараты: Гонакор; Прегнил; ПрофазиХорагон). Необходимая дозировка подбирается на усмотрение врача (обычно это около 5000-10000 ЕД или 500-1000МЕ). Он способствует «запуску» процесса овуляции и предотвращает возможность регрессии фолликулов и образования фолликулярных кист.
Овуляция обычно происходит через 24-36 часов после укола ХГЧ, которую подтверждают на УЗИ-обследовании и только после этого назначают дополнительную «поддержку» яичников (желтого тела) — прогестерон или утрожестан(а не с 11, 15, 16 или любого другого дня, как у нас принято делать у многих врачей).
Сроки и частота половых актов или инсеминаций при стимуляции назначаются врачом индивидуально исходя из мужского фактора. При хорошей спермограмме это обычно — через день (либо каждый день), начиная со дня укола ХГЧ и до образования желтого тела (когда овуляция уже произошла).
Искренне желаю скорейшего всем запузячивания, лёгкой счастливой Б и долгожданных родов здорового малыша!!!!
/О беременности/Планирование беременности. ЭКО/Проблемы с зачатием

- Овуляция и ее отсутствие
- Обследование перед стимуляцией овуляции
- Подбор схемы стимуляции овуляции
- Сколько раз можно стимулировать овуляцию
- Как долго длится стимуляция яичников
- Осложнения процедуры стимуляции овуляции
- Эффективность стимуляции овуляции
Непременное условие для наступления беременности – овуляция. Не так давно отсутствие овуляции (ановуляторный цикл) значило только одно: бесплодие. Сегодня медики успешно стимулируют овуляцию, подбор схемы происходит индивидуально, с учетом анамнеза и физиологических особенностей каждой женщины. Однако есть и общие этапы: давайте разберемся, когда врач может прибегнуть стимуляцию овуляции, какие обследования нужно пройти до этого, и какова эффективность этой процедуры.
Овуляция и ее отсутствие
Раз в месяц несколько яйцеклеток из огромного резерва в яичниках женщины «просыпаются» под действием гормонов и начинают расти. Это старт менструального цикла (обычно он совпадает с первым днем менструального кровотечения). Через неделю-полторы среди них выделяется доминантный фолликул, иногда два или три, размер которого больше, чем у остальных и достигает 15–20 мм. Через несколько дней яйцеклетка полностью созревает, и тогда оболочка фолликула разрывается. Это высвобождение полностью созревшей яйцеклетки и называется овуляцией.
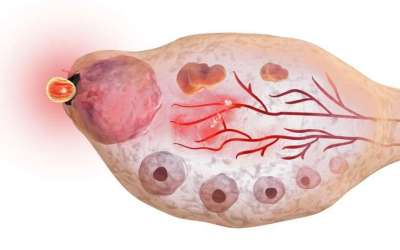 Далее яйцеклетка попадает в брюшную полость и сразу – в маточную трубу, где на протяжении суток ожидает судьбоносной встречи со сперматозоидом. Если ее не происходит – не случается и оплодотворения, яйцеклетка погибает и матка отторгает внешний слой эндометрия. Начинается менструация, цикл повторяется с начала.
Далее яйцеклетка попадает в брюшную полость и сразу – в маточную трубу, где на протяжении суток ожидает судьбоносной встречи со сперматозоидом. Если ее не происходит – не случается и оплодотворения, яйцеклетка погибает и матка отторгает внешний слой эндометрия. Начинается менструация, цикл повторяется с начала.
” Овуляция не обязательно происходит в каждом менструальном цикле; так, организм может «отменить» потенциальное оплодотворение, если в течение месяца женщина испытывала серьезные физические или психологические нагрузки, а также перенесла серьезное заболевание.
Однако если овуляции не происходят на протяжении полугода, то можно предположить наличие ановуляторного цикла.
Выходом из этой ситуации (и, соответственно, решением проблемы бесплодия) может стать стимуляция овуляции. Ее суть – выяснить причину, которая не позволяет яйцеклетке созреть и дойти до стадии овуляции, и воздействовать на яичники определенными лекарственными препаратами, которые вместо гормонов «подтолкнут» яйцеклетку к росту.
Ановуляторное бесплодие может быть вызвано:
гормональной дисфункцией;
поликистозом яичников;
избыточной или, напротив, недостаточной массой тела женщины.
Если бесплодие обусловлено этими факторами, врач может предложить стимуляцию овуляции. Также овуляцию стимулируют, если проводится подготовка к экстракорпоральному оплодотворению (для отбора нужно как можно больше одновременно вызревших яйцеклеток), а также при бесплодии, причины которого не удалось выяснить.
Обследование перед стимуляцией овуляции
Перед тем как приступить к стимуляции овуляции врач в обязательном порядке проведет ряд исследований, поскольку существует целый ряд противопоказаний для этой процедуры.
В их числе:
воспаления органов малого таза, в первую очередь – яичников;
нарушение проходимости маточных труб (если стимуляция овуляции проводится не с целью забора яйцеклеток для экстракорпорального оплодотворения);
серьезные гормональные нарушения, которые могут усугубиться из-за медикаментозной стимуляции овуляции.
Относительное противопоказание – невысокий овариальный резерв, то есть малое количество яйцеклеток, которые в принципе могут вызреть до стадии овуляции. Обычно к группам риска относят женщин после 35 лет и тех, кто перенес хирургическое вмешательство на яичниках, – в этом случае активное вмешательство может преждевременно истощить яичники и, по сути, приблизить менопаузу.
Перед тем, как врач примет решение о стимуляции, будущей маме придется пройти следующие медицинские обследования:
УЗИ органов малого таза и молочных желез;
исследование проходимости маточных (фаллопиевых) труб (либо лапароскопия, либо рентгеноскопии с контрастным веществом);
фолликулометрия (т.е. ультразвуковое исследование роста фолликулов на протяжении одного менструального цикла).
анализ крови для определения уровня: женских половых гормонов (эстроген, прогестерон), лютеинизирующего и фолликулостимулирующего гормонов, гормонов щитовидной железы, пролактина и тестостерона.
В результате врач сможет с высокой степень вероятности определить, связано ли бесплодие с отсутствием овуляции (и почему она отсутствует), или вызвано какими-то другими причинами (и стимулировать овуляцию бесполезно и даже вредно).
Если требуется именно стимуляция овуляции, то до ее начала нужно пройти те же процедуры и анализы, что и при подготовке к беременности, ведь стимуляция должна привести именно к этому приятному результату.
В их числе:
осмотр терапевта, который определит, нет ли противопоказания для беременности на данный момент (из-за заболеваний, не связанных с репродуктивной системой);
ЭКГ;
анализ крови на антитела к ВИЧ и RW;
посевы на наличие кандидоза, трихомониаза, микоплазмоза, уреаплазмоза и гарднереллы (или ПЦР-анализ для определения последних).
определение антител к краснухе, токсоплазмозу, хламидии, цитомегаловирусу (TORCH-комплекс).
Подбор схемы стимуляции овуляции
Важно! Подбор схемы стимуляции может осуществлять только врач; прием гормональных препаратов возможен только при непосредственном контроле врача!
Для стимуляции овуляции применяется множество средств, но все их по принципу действия можно разделить на четыре группы:
угнетающие производство эстрогена (уровень фолликулостимулирующего гормона, ФСГ, при этом приближается к норма), например, «Дюфастон», «Клостилбегит»;
непосредственно повышающие уровень фолликулостимулирующего гормона, например, «Пурегон»;
содержащие фолликулостимулирующий и лютеинизирующий (ЛГ) гормоны, например, «Пергонал», «Менопур»;
средства, стимулирующие разрыв оболочки фолликула, например, «Прегнил».
Врач не обязательно будет использовать средства из одной группы; возможно, в вашем случае будет лучше скомбинировать несколько средств. Специалист примет решение, исходя из вашего гормонального фона, общего состояния здоровья и успешности предыдущих стимуляций, если вы пробуете забеременеть таким образом не в первый раз.
Сколько раз можно стимулировать овуляцию
” Важно! Стимуляция овуляции – это истощающая яичники процедура, поэтому нельзя повторять эту процедуру бесконечно. Среди специалистов есть правило: гиперстимуляция яичников проводится не более 5-6 раз.
Как долго длится стимуляция яичников
В зависимости от выбранной схемы лечения длительность приема препаратов может разниться от 8–10 дней (ультракороткий протокол) до нескольких месяцев (если потребуется, к примеру, лечение эндометриоза). В целом различают протоколы:
ультракороткий – стимуляция длится 8-10 дней;
короткий – стимуляция длится от 10 до 17 дней;
Короткие протоколы проводятся в рамках естественного менструального цикла женщины. При этом одновременно подавляется выработка ЛГ и увеличивается содержание ФСГ. Основная проблема – избежать спонтанной овуляции.
- длинный – стимуляция длится 3-4 недели;
Длинный протокол предусматривает последовательное применение препаратов; сперва подавляющие выработку ЛГ гормона, затем, при максимальном снижении уровня лютеинизирующего гормона, – препараты стимулирующие рост фолликулов в яичниках.
- супердлинный – несколько месяцев.
Осложнения процедуры стимуляции овуляции
Прием гормональных препаратов может сопровождаться неприятными ощущениями: субъективным ощущением «приливов» – когда внезапно становится жарко, краснеет лицо и усиливается потоотделение; головной болью, бессонницей, небольшими болями в пояснице или в животе.
” Так же некоторые медикаменты могут влиять на настроение – порой будущие мамы жалуются на чувство необоснованной тревоги и повышенную слезливость.
Как правило, однократная стимуляция овуляции не оказывает серьезного влияния на здоровье, однако если проводится несколько процедур, особенно с небольшими перерывами, то риск осложнений значительно возрастает.
В первую очередь это уже упоминавшееся истощение яичников, а также:
возникновение кисты яичника (возможно и такое серьезное осложнение, как разрыв кисты яичника);
набор лишнего веса;
проблемы желудочно-кишечного тракта: тошнота, рвота, затяжная диарея;
асцит (скопление жидкости в брюшной полости).
Наконец, после столь активного вмешательства гормональный фон может достаточно долго приходить к исходному состоянию.
Эффективность стимуляции овуляции
 Успешность стимуляции овуляции зависит от множества факторов – от состояния здоровья женщины до опыта специалиста, подбирающего протокол стимуляции. Однако статистически в трех из четырех случаев стимуляция овуляции все же «срабатывает», то есть происходит созревание как минимум одной яйцеклетки.
Успешность стимуляции овуляции зависит от множества факторов – от состояния здоровья женщины до опыта специалиста, подбирающего протокол стимуляции. Однако статистически в трех из четырех случаев стимуляция овуляции все же «срабатывает», то есть происходит созревание как минимум одной яйцеклетки.
” Только у 15 женщин из ста после стимуляции овуляции наступает естественная беременность, что говорит о возможном наличии других репродуктивных проблем, которые не удается выявить при медицинском обследовании.
Учитывая то, что стимуляция – вовсе не безобидная процедура, сразу обсудите со своим лечащим врачом перспективы участия в программе экстракорпорального оплодотворения.
Если же вы все-таки попали в 15% счастливиц, кому стимуляция овуляции сразу же помогла забеременеть, спешим вас обрадовать: здоровье малыша, зачатого после стимуляции, совершенно никак не отличается от здоровья ребенка, чье зачатие произошло без медицинского вмешательства!
4.06.2018
Подготовила Алена Новикова
![]()
![]()
Господи,дай девочкам деток без уколов и таблеток..у меня доча тоже никак не может..32 года,,хоть бы внуков увидеть..
Не делайте лучше стимуляции, а разбирайтесь с психологической проблемой “бесплодия”. Что я только не делала, ничего не получалось пока не разобралась с психологическими причинами и кармой (помогать беременным и молодым мамочкам и искренне радоваться за них, а не завидовать что все вокруг, кроме тебя, беременны).
У меня поликистоз, первую беременность стимулировали клостилбегитом с 5 по 10 день цикла. А Дюфастон, чтоб оплодотворения яйцеклетка не вышла, принимают в конце цикла, дни не помню.
Насколько помню, дюфастон и клостилбегит это несколько разные препараты. Дюфастон принимают во второй половине цикла, когда овуляция уже должна произойти. У меня было 7 стимуляций клостилбегитом и 2 гоналом

