Польза и вред при холецистите

Горечь во рту, тошнота и тяжесть в правом подреберье – вопреки распространенному мнению, это признаки болезни не печени, а желчного пузыря. Что такое холецистит, и как лечить его в домашних условиях, расскажем в этой передаче.
Хронический холецистит – большой притворщик. Не случайно УЗИ брюшной полости рекомендуется проводить при самых разных, порой не связанных на первый взгляд с проблемами желудочно-кишечного тракта, заболеваниях. Вот самые распространенные «маски» холецистита:
- кардиальная – боли за грудиной, перебои в работе сердца;
- тиреотоксическая – субфебрилитет, сердцебиение, эмоциональная лабильность;
- ревматическая – боли в суставах, боли в области сердца, метаболические изменения и преходящие нарушения проводимости легкой степени на ЭКГ;
- нейроцеребральная – головокружения, головные боли по типу мигрени, потливость, нарушение сна, раздражительность, депрессия и ипохондрия;
- желудочно-кишечная – тошнота, рвота, изжога, отрыжка, вздутие живота и нарушение стула;
- аллергическая – рецидивирующая крапивница и отек Квинке, поллиноз, реже удушье, повышение уровня эозинофилов в крови.
Почему возникает холецистит?
Холецистит – болезнь инфекционной природы. Микроорганизмы распространяются в желчный пузырь из очагов острой или хронической инфекции контактно, с крово- или лимфотоком.
Холецистит – воспалительное заболевание. Инфекция проникает в желчный пузырь чаще всего из кишечника через желчные протоки, но может и из других очагов (тонзиллит, пародонтоз) с током крови и лимфы. А различные предрасполагающие факторы:
- ожирение,
- снижение кислотности желудочного сока,
- дискинезия желчевыводящих путей,
- дисбактериоз кишечника,
- запоры
способствуют развитию и хронизации болезни.
Как проявляется холецистит?
- Ведущий симптом холецистита – это, как правило, боль:
кратковременная интенсивная, появляющаяся при погрешностях в диете и стрессе, если преобладает спазм желчевыводящих путей;
тупая, ноющая постоянная, усиливающаяся при физических нагрузках, если преоблажает гипотония. - Часто беспокоит больных и диспепсия: горький вкус во рту, горькая отрыжка, тошнота и рвота, часто с примесью желчи, при погрешностях в диете.
- Нередки жалобы нейровегетативного и астено-невротического характера: потливость, утомляемость, нарушение сна, раздражительность и мнительность («желчный характер»).
- Лихорадка, изменения в анализах крови (повышение уровня лейкоцитов, СОЭ) – признак обострения заболевания.
Какие обследования назначают при подозрении на холецистит?
- УЗИ брюшной полости: будут видны деформации желчного пузыря, утолщение стенки, конкременты, если они есть, а также оценить состояние печени и поджелудочной железы, которые часто страдают при холецистите, но и сами могут вызывать симптомы, его напоминающие.
- Холецистохолангиография: рентгенологический метод, позволяющий оценить проходимость протоков и моторику желчного пузыря (спазм или гипотония).
- Анализ желчи с посевом – позволит выявить возбудителя инфекции и оценить его чувствительность к антибиотикам.
Как лечить холецистит?
Поскольку причина холецистита – инфекция, то при признаках её обострения (боли, повышение температуры, изменения в анализах крови), назначаются антибиотики, но это лучше доверить врачу, в идеале имеющему на руках результаты посева желчи.
А вот в домашних условиях можно и нужно лечиться такими средствами:
- Соблюдать диету. При обострении можно день-два вообще поголодать, но при этом пить некрепкий чай, соки или морсы, разведенные водой 1:1, или негазированную минеральную воду. Затем подключить супы-пюре и каши, затем нежирный творог, отварое мясо и паровую рыбу, а дней через 5-7 можно перейти на щядащую, но вполне физиологичную диету, исключающую жареные блюда, жирные продукты, типа гусятины или кремовых пирожных, копчености и пряные приправы (например, хрен или горчицу). Есть лучше часто, каждые 3 часа, но понемногу.
- При болях принимать спазмолитики. Это традиционная но-шпа (по 2 таблетки три раза в день, но не больше, почитайте побочные эффекты в аннотации и убедитесь, что это серьезный препарат и передозировка недопустима), папаверин (можно в свечах – многие отмечают, что эффект даже лучше, чем от таблеток), дюспаталин по 1 таблетке 2 раза, за 20 минут до еды.
- Выбор желчегонных препаратов зависит от моторики желчных путей.
Если преобладает застой (гипотония), значит нужны
- холекинетики: фламин, берберин, сорбит, ксилит и магния сульфат (магнезия).
- Отлично помогают в этом случае и тюбажи. Народные целители часто рекомендуют именно этот метод, называя его «чисткой печени». Утром натощак нужно выпить около стакана теплой минеральной воды без газа, в которой можно растворить столовую ложку сорбита, ксилита или магнезии. Затем нужно лечь на правый бок, на теплую грелку и оставаться в этом положении полтора-два часа. Тюбаж можно проводить раз в 3 дня, курс обычно 10 процедур. Но, если не исключена желчекаменная болезнь, эта процедура вполне способна спровоцировать закупорку камнем желчного протока, а это показание к немедленной операции. Особенно опасны камни диаметром около сантиметра – более мелкие могут выйти, более крупные не пройдут в протоки.
- Минеральные воды предпочтительны с высокой минерализацией (типа «Арзни» или «Ессентуки 17») – их пьют за полчаса-час до приема пищи, комнатной температуры.
- Желчегонные травы – бессмертник, кукурузные рыльца, зверобой можно заваривать и пить длительно, периодически (в осеннее-зимний период) подключая к ним адаптогены – родиолу, лимонник, элеутерококк, жень-шень, которые тоже способны повысить тонус желчного пузыря (и жизненный тонус в целом). Травы довольно горькие, но ложечка меда сделает напиток и вкуснее, и полезнее.
Если преобладает спастическая дискинезия, лучше использовать
- холеретики: содержащие желчь (аллохол, лиобил), растительного происхождения (холагол, олиметин), синтетические (никодин,оксафенамид).
- Минеральные воды (типа «Славяновской», «Смирновской», «Нарзана») относят к «гидрохолеретикам». Воду лучше пить подогретой, 5-6 раз в день до еды.
- Травы типа мяты, ромашки, а также пустырник и валерьяна помогают снять спазм и нормализовать отток желчи.
- Можно устраивать хвойные ванны – негорячие и не более 15 минут, 10-дневными курсами.
В целом можно сказать, что лечение холецистита дома занятие даже приятное – если думать о фиточае, вкусной минеральной воде или расслабляющих ваннах.
К какому врачу обратиться
Лечением холецистита занимается врач-гастроэнтеролог. При хронической форме заболевания полезно будет проконсультироваться у диетолога. Дополнительную помощь может оказать физиотерапевт.
Подготовлено по материалам статьи: https://myfamilydoctor.ru/lechenie-xolecistita-v-domashnix-usloviyax/
Берегите себя и подписывайтесь на наш дзен канал, удачи!
Информация предоставляется с целью ознакомления. Не занимайтесь самолечением. При первых признаках заболевания обратитесь к врачу.
Диета при холецистите в период обострения направлена на нормализацию кишечной микрофлоры, улучшение пищеварительных процессов и желчного оттока в воспаленном пузыре и печени. Суть диеты при холецистите желчного пузыря – лечебное питание мелкими порциями, по 5-6 раз в сутки. За основу берут стол номер 5. Требуется изучить перечень разрешенных и запрещенных продуктов, чтобы привести здоровье в порядок.

Причины и признаки возникшего обострения
Чаще всего болезнь возникает по следующим причинам:
- Заражение бактериальными возбудителями – стрептококками, стафилококками, энтерококками.
- Паразитарное заражение.
- Холестаз, возникший на фоне беременности, стрессовых ситуаций и высоких физических нагрузок.
- Нарушение режима питания, постоянное переедание, гиподинамия.
- Наличие крупных камней, закупоривающих желчные протоки.
Обострение характеризуется резким болевым синдромом со стороны правого подреберья. При воспаленном пузыре и печени возникают рвота, тошнота, нередко с признаками гипертермии и тахикардии. Если камни полностью перекрывают желчную протоку, развиваются колики, затем кожа и слизистые оболочки приобретают желтый оттенок.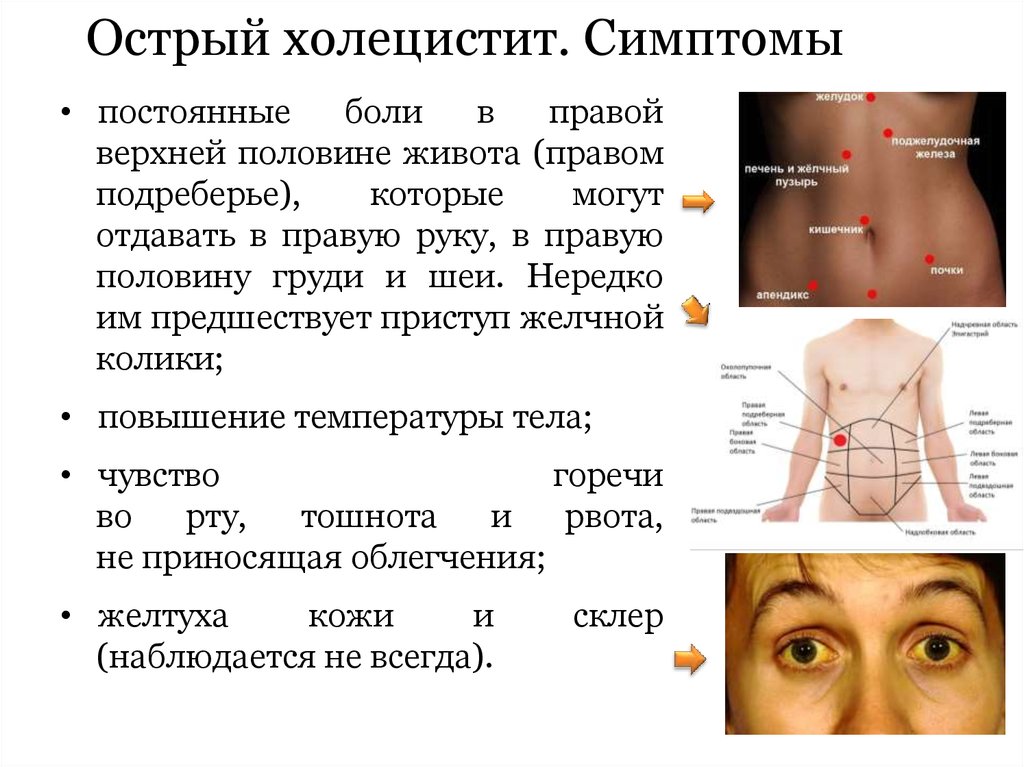
Хроническая форма болезни характеризуется постепенным развитием воспаления и усилением симптомов. В правом подреберье возникают тянущие боли, чаще всего после приема пищи. Даже в слабом воспаленном состоянии больного беспокоят метеоризм, вздутие, отрыжка, горечь во рту. Если воспаляется желчный пузырь, значит, вялотекущая болезнь обостряется.
При бескаменной форме (некалькулезной) симптомы проявляются сильными коликами.
Правила питания при воспалении желчного пузыря
Диета номер 5 при холецистите является основой питания и преимущественно назначается лицам, страдающим гепатитами и болезнями желчного пузыря. Назначается при следующих состояниях:
- дискинезия желчевыводящих путей;
- гепатит вирусного происхождения;
- холангит;
- желчнокаменная болезнь и ее осложнения.
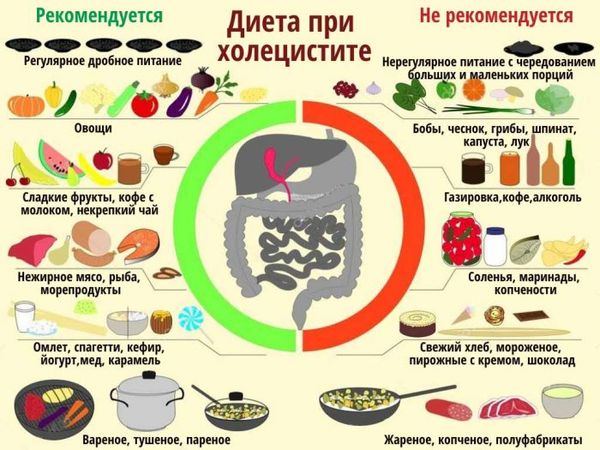
Диета при воспалении желчного пузыря снижает нагрузку с органов пищеварительного тракта по сравнению с ненормированным рационом. Правильное питание при холецистите заключается в ограничении употребления жирной пищи животного происхождения и еды с повышенным содержанием экзогенного холестерина. Меню при холецистите подразумевает отказ от жирного, жареного и мучного. Взамен – растительные масла, кисломолочные продукты, нежирные сорта мяса, птицы, рыбы. Кондитерские изделия заменяют сладкими фруктами.
Как питаться при обострении холецистита, основные рекомендации:
- суточная норма белка не превышает 70-80 г, углеводов 180-200 г;
- жирная пища максимально ограничена;
- порции небольшие, питание дробное, не реже 5 раз в сутки;
- общая суточная калорийность рациона невысока – до 1500-1600 ккал;
- овощи, содержащие большое количество клетчатки в составе, протирают перед употреблением;
- продукты, содержащие большое количество щавелевой кислоты, строго ограничиваются;
- еду нужно готовить без соли;
- преимущественная консистенция – полужидкое пюре и супы.
Щавелевая кислота способствует отложению солей оксалатов, что провоцирует мочекаменную болезнь и накопление камней в желчном пузыре. Диета запрещает независимо от стадии заболевания щавель, кофе, чай, ревень, свеклу, ежевику, какао, баклажаны. Список далеко не исчерпывающий. Обычно едят постные блюда, они должны быть некислыми. Пить можно также ограниченный список напитков.
При калькулезном холецистите требуется более строгий подход в питании. Еда должна быть только домашней. Быстрые перекусы вредными пищевыми продуктами строго противопоказаны. Важно соблюдать правильный питьевой режим. Рекомендуется выпивать не менее двух литров чистой негазированной воды. Остальные напитки в счёт не идут.
Соблюдение диеты при остром холецистите, как питаться
В первые дни, когда симптомы мучают больного наиболее остро, чтобы разгрузить желудочно-кишечный тракт, потребуется соблюдение полного голодания. Пить разрешено негазированную воду, некрепкий чай, отвар шиповника, разбавленные соки.
На третий день назначают соответствующую диету при холецистите – стол 5В, ее соблюдают в течение пяти дней, не более. Диета необходима с целью исключения из рациона любых раздражающих компонентов. В этот период пациент соблюдает постельный режим.
Список разрешенных продуктов на первое время:
- протертая еда, приготовленная на воде без добавления сливочного масла;
- супы с большим содержанием слизи на основе рисовой, овсяной, манной круп;
- жидкие каши, можно добавить немного молока;
- желе, овощные соки, разбавленный компот, ограниченно – чай с молоком или зеленый чай, некрепкий;
- в небольшом количестве – измельченное вареное куриное филе, отварная постная рыба, обезжиренный творог;
- сухарики или пшеничный хлеб.
Такое питание предпочтительно при калькулезной и острой форме холецистита. Затем пациенты примерно на 7-10-й день переводятся на диету 5А, которую используют неделю или две.

Список того, что нельзя есть при обострении холецистита:
- пища, способная вызывать брожение и гниение в кишечнике, – бобовые (горох, чечевица, нут), пшеничная каша, капуста, виноград;
- продукты, стимулирующее сильное выделение желчи, – пряности, хрен, грибы, квашеные и маринованные, горчица, соления, острые приправы;
- экстрактивная пища – гороховые бульоны, мясные, рыбные, грибные;
- некоторые растительные ингредиенты – редис, репа, редька, лук и чеснок;
- кислые фрукты с повышенным содержанием клетчатки – слива, клюква, все цитрусовые;
- жирная пища и копченая, включая мясо и рыбу, полуфабрикаты, консервы, колбасы и сосиски, жареное и тушеное мясо, мозги;
- сливки, кислый творог с высоким процентом жирности;
- газированные сладкие напитки, кофе, какао, крепкий черный чай, которые провоцируют вздутие.
При холецистите запрещенные продукты обязательно согласовываются с лечащим врачом, чтобы по неосторожности не ухудшить текущую ситуацию.
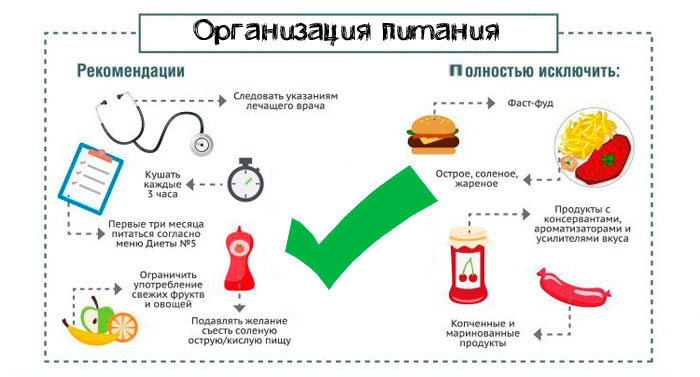
Какие продукты можно есть при холецистите:
- Несвежий подсушенный хлеб и сухари.
- Вегетарианские супы-пюре с протертыми овощами – тыквенные, картофельные или морковные. Можно добавить горсть крупы в небольшом количестве, которая хорошо разваривается, – овсянку, рис, манку.
- Нежирная часть говяжьего мяса, курица, кролик, индейка. Мясные блюда подают в виде суфле, пюре. Птицу можно есть кусочками. Рыбу готовят на пару или варят. Можно подать в виде фарша или целым куском, по желанию.
- Молочные продукты, кисломолочные, нежирный или с невысокой жирностью творог.
- Белковые омлеты, приготовленные на пару. В сутки разрешается кушать не более одного желтка.
- Протертые каши из гречневой, рисовой, овсяной круп, сваренные на воде или молоке.
- Сливочное масло добавляется в блюда в ограниченном количестве – не более 20-20 г в день.
- Из сладостей разрешены мёд, сахар, молочный кисель, желе, варенье, зефир, мармелад.
- Чай с лимоном, сахаром. Можно пить слабый кофе, отвар шиповника, сладкий сок.
- Вареная тонкая лапша.
- Картошка, цветная капуста, морковь, свекла в вареном и протертом виде. Тыква и кабачки употребляют нарезанными кусочками.
Питание при хроническом холецистите
При вялотекущем воспалительном хроническом состоянии рацион направлен на снижение нагрузки с органов желудочно-кишечного тракта. Правильно составленная в период терапии диета при хроническом холецистите нормализует физиологические функции желчевыводящих путей, поддерживает липидный профиль. За основу берется все тот же ст. пятый. Это физиологически полноценное лечебное питание, направленное на предупреждение приступов обострения, устранения застойных явлений в желчных протоках.

Калорийность рациона не превышает 2500 ккал. Распределение по БЖУ – 80/80/400, примерное, количество употребляемой пищи подбирается по индивидуальным потребностям. Соль ограничивается – не более 5-10 г в сутки. Суточное употребление жидкости колеблется в пределах 1,5-2,5 л. Количество жиров в рационе также ограничено, предпочтение отдается жирам растительного происхождения. Блюда преимущественно готовят на пару, варят, реже – запекают.
Измельчать нужно только овощи, содержащие повышенное количество клетчатки, и мясо с прожилками. Кратность употребления блюд за день – 5-6 раз. Диету при хроническом холецистите и питание нужно соблюдать для улучшения оттока желчи, поэтому предпочтительно употреблять разрешенные блюда.
Приблизительное меню включает:
- Овощные салаты на растительном нерафинированном масле. Масла чередуются, пример: 3 дня подсолнечное, 3 дня оливковое масло, еще несколько дней – льняное.
- Фрукты, ягоды, овощи.
- Дополнительное употребление клетчатки для предупреждения развития запоров.
- Не более одного яйца в день, так как желтки оказывают желчегонное действие. Если больной после целого яйца ощущает горечь во рту, ему нужно прекратить кушать желтки. Разрешается только белок.
- Пищу готовят преимущественно в виде пюре. Если в мясе попадается шкурка или жилы, их удаляют.
- Рекомендуется есть не только дробно, но в одно и то же время. Так начинает правильно работать желчный пузырь, что положительно сказывается на оттоке желчи. Если выброс будет сильным, пациент будет страдать от боли в правом подреберье после приема пищи.
- Лучшие растительные масла – подсолнечное, облепиховое, льняное, оливковое. Из животных жиров допустимо сливочное масло в кашу в ограниченном количестве.
- Цельное молоко, консервы, выпечка, виноград запрещены. Они запускают процессы брожения в желудке и кишечнике.
- При бескаменном (некалькулезном) типе болезни можно употреблять на диете цельные яйца, но не более 1-2 в день.
- Рекомендуется преимущественно кушать фруктовые и овощные блюда. Некоторые фрукты оказывают положительный эффект на пищеварение: гранат усиливает секрецию желчи, груша убирает изжогу, яблоки улучшают моторику кишечника.
- Пищу и напитки подают комнатной температуры.
- Полезны продукты, содержащие достаточное количество липотропиков, – яблоки, творог, рыба. Они хорошо влияют на пищеварение и желчный пузырь.
- Количество соли во время соблюдения диеты также строго контролируется.
- Нельзя есть раздражающие приправы и соусы – кетчуп, майонез, аджику, горчицу, уксус.
- Рекомендовано включать в рацион бананы, они благотворно влияют на слизистую оболочку желудка.
С учетом того, что меню диеты при хроническом холецистите не такое строгое, как в период обострения, изредка разрешаются некоторые послабления. Допустимо раз в 4-5 недель съесть морепродукты, колбасу и молочные сосиски высшего сорта, помидоры.
Орехи употребляются в пищу с осторожностью. В период питания при обострении холецистита и после обнаружения болезни их нельзя есть. Если в анамнезе имеется воспаление поджелудочного пузыря, орехи запрещены в течение года. В виде исключения можно полакомиться ими, но не более 10-15 г, измельченных в миксере, раз в 2-3 недели. Покупать орехи только неочищенные сырые. Обработанные могут включать вредные жиры, которые негативно повлияют на состояние пищеварительных органов.

Рекомендуется выбирать грецкие и кедровые орешки. Нельзя покупать арахис, так как он является сильным аллергеном и нагружает пищеварительные органы. Раз в несколько недель можно есть тыквенные семечки, обладающие мягким желчегонным действием.
Что следует исключить из питания при холецистите:
- Пищу с большим количеством эфирных масел в составе – чеснок, цитрусовые.
- Продукты, богатые щавелевой кислотой, – шпинат, щавель.
- Бульоны, капустные отвары.
- Сдобная выпечка, слоеное тесто.
- Алкоголь.
- Жирное мясо, субпродукты, накапливающие в составе много холестерина, – печень, мозги, почки.
- Быстрые углеводы (все сладкое и мучное), жирные молочные продукты – сметана, сливки.
Это не исчерпывающий список продуктов. Такой рацион надо соблюдать как минимум нескольких лет. Диета при обострении хронического холецистита подразумевает переход на меню при остром течении – стол 5А. Рацион при бескаменной (некалькулезной) форме в период восстановления идентичен примерному меню при холецистите. Единственное исключение – нельзя употреблять в пищу яичные желтки. Количество растительных масел также ограничивается до минимума.
Режим питания при сопутствующих болезнях и холецистите
Из-за того что большинство внутренних органов близко располагаются к желчному пузырю, при развитии ЖКБ и других патологий часто нарушаются функции пищеварительной системы, поджелудочной железы и кишечника.
Если у больного обнаружено заболевание в сочетании с воспалением поджелудочной железы, назначается диета стола номер 5П. В этом случае преимущественно употребляются в пищу белковые продукты (около 120 г в день). Углеводы и жиры существенно ограничивают. Количество жиров не должно превышать 30-40 г, а углеводов – 100 г.

Такое ограничение связано с тем, что жирная, углеводистая еда может перегружать поджелудочную железу. Полностью исключены мясные и рыбные бульоны, капуста, клетчатка. Можно есть только отварную пищу. Разрешается также употреблять паровую еду в измельченном виде. Срок строгой диеты – до 2-3 месяцев, затем можно добавлять постепенно углеводную и умеренно жирную пищу в повседневный рацион.
Если больному поставлен сопутствующий диагноз гастродуоденит, назначают диету по столу номер 1. Суть ее – в ограничении блюд, возбуждающих продуцирование желудочного сока. Под запретом холодная и горячая пища. Нельзя есть продукты с большим количеством волокон клетчатки, даже если еда протертая. К такой относятся финики, крыжовник, смородина, виноград, рыба, кожа птичьего мяса, жилы из говядины.

Важно отметить, что ремиссия достигается не во всех случаях с помощью правильной диеты и приема медикаментов. Нередко при тяжелом обострении заболевания или развитии осложнений (гнойная или флегмонозная форма) приходится прибегать к экстренному хирургическому вмешательству.
Рецепты приготовления блюд при холецистите
Правильно приготовленная пища улучшает кишечную перистальтику и состояние здоровья пищеварительных органов, что напрямую влияет на эффективность лечения.Поскольку бульоны запрещены, они заменяются диетическими супами.
Как готовить супчик:
- Рисовый суп, рецепт блюда. Вареные картофель и цветную капусту протирают. Затем нужно отварить рис в течение 50-60 минут, протереть, добавить в овощную смесь. При желании можно заправить крем-суп обезжиренным молоком или маленьким кусочком сливочного масла.
- Крем-суп с кабачками, рецепт. Небольшую луковицу и морковь натирают, тушат на небольшом огне со сливочным маслом. Добавляют кубики картофеля, а через 15-20 минут кабачки и помидоры. Готовый суп можно заправить нежирной сметаной, посыпать горстью зелени.
- Перловая каша. Крупу отваривают до полуготовности. Тем временем на малом огне тушат порезанный лук и морковь, закладывают в кашу.

Нельзя добавлять жареные компоненты в супы, которые приготовили на масле.
К обеду подать ржаной хлеб или сухари. Вторые блюда заменяют холодные и горячие закуски, которые запрещены при заболевании.
В диету можно включить следующие варианты:
- Суфле из мяса, рецепт блюда. Вареное куриное филе измельчают в мясорубке, добавляют молоко, щепотку соли, взбитое яйцо. Запекают 10-15 минут при температуре 180 градусов.
- Рыба и овощи. Кабачок, морковь, лук мелко нарезают. Картофель варят. Овощи выкладывают на противень, сверху кладут рыбу. Заправка – нежирная сметана. Запекать 20 минут.
На сладкое допустимы варенье, джем на основе сахара, фруктов, соки, узвар, на закуску – салаты. В свежем, только что приготовленном виде еду можно упаковать и брать на работу.
Примерная таблица меню на неделю
Диета по таблице – удобный способ лечебного недельного питания. В таблице показан примерный рацион здоровой диеты. Полностью следовать ей не обязательно, но она включает практически всю необходимую продукцию:
| Дни | Завтрак | Второй завтрак | Обед | Полдник | Ужин |
| 1 | Макароны, сваренные на молоке, с сухарями и слабо заваренным кофе | Запеченная тыква с мёдом | Картофельное пюре с котлетами, приготовленными в пароварке. Компот | Кисель или зефир | Лапша с сыром. Разведенный сок |
| 2 | Гречневая каша на молоке. Ромашковый чай | 2 сухарика и кабачковая икра | Куриный рулет, картофельный крем-суп. Некрепкий чай | Отвар шиповника и печенье | Паровые котлеты, сухарики, сок из овощей |
| 3 | Отвар шиповника. Пирог с мясом | 100 г сухофруктов и минеральная вода без газа | Чай, салат из огурцов. Рис, сваренный на воде | Бутерброд с сыром и чай | Компот и манная каша на молочных продуктах |
| 4 | Творог с медом, нежирный. Сок фруктовый | Банан или запеченное яблоко | Омлет на пару. Компот | Овощной салат, заправленный растительным маслом. Несвежий хлеб | Рисовый крем-суп. Печенье галетное |
| 5 | Пшеничная крупа, сваренная на воде. Кусочек курицы. Некрепкий кофе | Домашний йогурт, 100 г | Мясной рулет с тушеными овощами. Компот | Фруктовый салат с измельченными кусочками яблок | Молочная запеканка с нежирным творогом. Компот |
| 6 | Манная каша с молоком, сухарик | Яблоко или несколько кусочков кураги | Вареная индейка, овощной суп, компот | Протертая морковь с медом, яблоки | Фруктовый салат и ромашковый чай |
| 7 | Творожная запеканка с яблоком. Зеленый чай | Овощной салат с подсолнечным маслом | Картофельное пюре, паровые котлеты из говядины. Сок | Печеные яблоки. Кефир | Овощное рагу, 2 сухарика и компот |
Разрешают включить и другие продукты, но их выбор лучше согласовать с врачом.Первостепенная терапия холецистита любого типа направлена на подбор лечебной диеты. Принимать медикаменты бессмысленно, если нет грамотного рациона. Более подробную информацию о терапии болезней желчного пузыря можно найти на нашем сайте и в комментариях.

