Есть ли польза от лихорадки


Лихорадка – это защитная реакция организма, выражающаяся повышением температуры тела на воздействие неблагоприятных факторов внешней среды. К факторам, вызывающим лихорадку, относятся, среди прочих, патогенные раздражители – инфекции, продукты распада микробов или тканей организма. В условиях умеренного климата лихорадка часто сопровождает ОРВИ, в жарком климате – кишечные инфекции. К неинфекционным причинам, вызывающим лихорадку, относятся обезвоживание организма и гипернатриемия (в раннем детском возрасте), аллергические процессы, эндокринологические нарушения, иммунопатологические заболевания; стрессы, истерии и др.
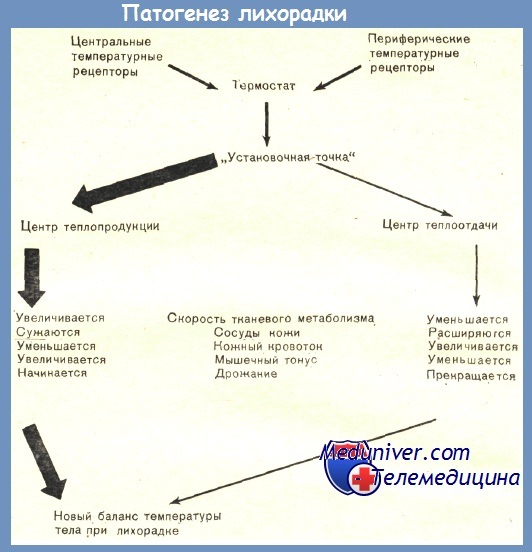
Процессы перестройки терморегуляции при лихорадке различаются у детей и взрослых. У новорождённых и маленьких детей изначально происходит повышение теплопродукции. У взрослых людей, прежде всего, ограничивается теплоотдача, и перестройка терморегуляции происходят таким образом, что теплопродукция в организме человека начинает превышать теплоотдачу. Такой механизм терморегуляции экономен для организма: обеспечивает у взрослых высокую скорость разогревания тела и не требует увеличения энергозатрат.
 На этапе заболевания между инкубационным периодом и собственно болезнью повышение температуры тела является признаком борьбы организма с неблагоприятными факторами, препятствует размножению патогенов, стимулирует нейро-иммунно-эндокринные факторы, «защищает и приспосабливает» организм. Лихорадка – это «временная» реакция организма, чаще всего направленная на угнетение жизнедеятельности микроорганизмов и вирусов. Повышение температуры при лихорадке может начаться сразу: при этом быстро, за несколько часов температура поднимается до высоких цифр (при гриппе, крупозной пневмонии). Но есть заболевания (брюшной тиф, корь), при которых температура может нарастать постепенно, в течение нескольких дней. Механизмы, лежащие в основе лихорадки, способствуют ограничению доступности микроорганизмов к железу и цинку, тем самым тормозятся функции размножения патогенной флоры. Но если лихорадки протекают часто и длительно — снижается доставка железа и в ткани организма человека, что может привести к железодефициту и развитию анемии. У детей чрезмерное повышение температуры тела может стать причиной судорог.
На этапе заболевания между инкубационным периодом и собственно болезнью повышение температуры тела является признаком борьбы организма с неблагоприятными факторами, препятствует размножению патогенов, стимулирует нейро-иммунно-эндокринные факторы, «защищает и приспосабливает» организм. Лихорадка – это «временная» реакция организма, чаще всего направленная на угнетение жизнедеятельности микроорганизмов и вирусов. Повышение температуры при лихорадке может начаться сразу: при этом быстро, за несколько часов температура поднимается до высоких цифр (при гриппе, крупозной пневмонии). Но есть заболевания (брюшной тиф, корь), при которых температура может нарастать постепенно, в течение нескольких дней. Механизмы, лежащие в основе лихорадки, способствуют ограничению доступности микроорганизмов к железу и цинку, тем самым тормозятся функции размножения патогенной флоры. Но если лихорадки протекают часто и длительно — снижается доставка железа и в ткани организма человека, что может привести к железодефициту и развитию анемии. У детей чрезмерное повышение температуры тела может стать причиной судорог.
Мягкую и действенную помощь при лихорадке, не отменяя её «защитного» эффекта, оказывают гомеопатические препараты.
Перед посещением врача ознакомьтесь, пожалуйста, с таблицей, в которой описаны различные симптомы, причины и проявления лихорадок, выделите наиболее подходящие Вашему случаю заболевания.
ЛИХОРАДКИ
– заболевания, протекающие с подъемом температуры
(информация, необходимая для правильного назначения гомеопатического лекарства)
этапы; симптомы; клинические признаки | характеристика симптомов, проявлений |
| причины возникновения |
|
| начало |
|
| озноб |
|
| жар |
|
| холодность |
|
| потоотделение |
|
| боль |
|
| другие проявления |
|
| поведенческие реакции |
|
| цвет кожи |
|
| время |
|
| жажда |
|
| пульс |
|
| язык |
|
| цифры температурыи ее колебания |
|
Польза высокой температуры (лихорадки) в повышении выживаемости при инфекцииИзучая крыс, зараженных Pasteurella multocida, Vaughn и Kluger обнаружили, что при умеренном повышении температуры тела их выживаемость возрастает. При повышении температуры тела на 2,5°С от начального уровня (эквивалентно температуре тела 39,2—39,4 °С) они отметили статистически достоверную корреляцию между величиной лихорадки и выживанием. При лихорадке с повышением температуры тела более чем на 2,5°С летальность возрастала. Это свидетельствует о том, что максимальная выживаемость связана с оптимальным уровнем лихорадки. Авторы подчеркнули, что они показали только корреляцию, но не исследовали причинно-следственную зависимость. В опытах, проведенных на холоднокровных животных, также обнаружено некоторое влияние лихорадки на выживаемость. Как отмечалось, у пойкилотермных животных при инфекциях развивается лихорадка. Но она появляется не в результате роста метаболической активности или уменьшения теплоотдачи, а при перемещении животного, если возможно, в более теплое место. Развитие лихорадки у такого животного можно предотвратить, если не дать ему возможности укрыться в более теплом месте. Таким образом, создается возможность изучить лихорадку без нежелательного влияния жаропонижающих средств. Covert показал, что выживание зараженных бактериями золотых рыбок (рыбы являются холоднокровными существами) находится в прямой зависимости от температуры их тела. Инфицированные рыбки обычно выбирают воду, температура которой на 2,2—3,3 °С превышает нормальную температуру их тела (28°С). При температуре воды 28°С гибнет больше рыбок, чем при температуре воды 31 °С. При изучении ящериц, инфицированных Aeromonas hydrophila, Bernheim отметил, что предупреждение лихорадки путем создания препятствия для перемещения животных в среду с более высокой температурой способствует значительному росту летальности.
Диапазон иммунологических реакций у холоднокровных животных значительно более узок, чем у теплокровных. Исходя из этого можно заключить, что лихорадка является более важным защитным механизмом для холоднокровных. Холоднокровные животные с лихорадкой или без нее обычно живут в температурном диапазоне, который считается гипотермным для млекопитающих. Поэтому данные, полученные при изучении рептилий и амфибий, менее применимы к людям, чем сведения, полученные на таких лабораторных животных, как мыши или крысы. Несомненно, что лихорадящему больному хочется лечь в постель и отдохнуть. Даже самые подвижные дети становятся вялыми и апатичными при температуре 40 °С. Однако не ясно, оказывает ли этот вынужденный покой какое-нибудь значительное влияние на течение заболевания или выздоровление. Тот факт, что недомогание и малоподвижность вызываются самой лихорадкой, а не только основным заболеванием, подтверждают многие наблюдения: ребенок становится более веселым и состояние его улучшается при снижении температуры после приема ацетилсалициловой кислоты, парацетамола или после влажных обтираний. Лечение лихорадки может затруднить диагностику. Лихорадка часто является первым и нередко единственным симптомом заболевания у детей. Неправильное применение жаропонижающих средств может маскировать высокую и упорную лихорадку, ее рецидив, высоту температуры и характер температурной кривой (ремиттирующая, интермиттирующая, постоянная или возвратная). Потенциально важная для постановки диагноза информация может быть потеряна. Необходимо, однако, отметить, что при обоснованном применении жаропонижающих средств этого не происходит. Например, в большинстве случаев лихорадки неясного происхождения у детей тип лихорадочной кривой не имеет диагностического значения. Если жаропонижающие препараты назначать по показаниям при температуре выше 38,9—39,4 °С, маловероятно, чтобы была упущена важная информация. Опасность искажения клинической картины при симптоматическом лечении лихорадки больше тогда, когда больной не обследован, врач назначил препарат, не видя ребенка, или когда лекарство применяется по усмотрению родителей. – Также рекомендуем “Минусы высокой температуры (лихорадки) – влияние на метаболизм” Оглавление темы “Высокая температура – лихорадка”:
|
Автор Admin На чтение 6 мин. Просмотров 1k. Опубликовано 11.09.2019
Лихорадка – особое состояние организма, при котором его температура поднимается до высоких отметок на определенный промежуток времени.

С точки зрения медицины, лихорадка — это не болезнь, хотя в древности все болезни, сопровождающиеся подъемом температуры тела, называли именно так. Сегодня это состояние или патологический процесс рассматривается в качестве одного из защитных механизмов организма большинства животных и человека от различных патогенов, преимущественно – инфекции.
Основным признаком, кроме поднятия температуры тела, является ощущение больным жара, который периодически то усиливается, то уходит.
Под термином лихорадка также могут подразумеваться и различные болезни, однако с уточнением диагноза, например – лихорадка Денге, желтая лихорадка, геморрагическая лихорадка Эбола и другие.
Причины лихорадки
В патогенезе лихорадки особое место принадлежит пирогенам – эндогенные и экзогенные специфические вещества, которые вызывают временное смещение центром терморегуляции гипоталамуса установочной точки температурного гомеостаза. При этом способность регулировать температуру тела у гипоталамуса остается.
Эндогенные (внутренние) пирогены – интерфероны, интерлейкины (1, 6), макрофагальный воспалительный белок-1α, фактор некроза опухоли и другие.
Большую часть эндогенных пирогенов вырабатывают иммунные клетки – лимфоциты (В, Т), моноциты, макрофаги и гранулоциты.
Экзогенные (внешние) пирогены – компоненты различных инфекций, например, липополисахариды грамотрицательных бактерий.
Кроме того, высвобождение и дальнейшее действие внешних пирогенов почти всегда невозможно без содействия внутренних. Это связано с тем, что при проникновении инфекции в организм, прежде всего активируются защитные иммунные клетки, которые при воздействии на инфекционный агент содействуют высвобождении ним экзогенного пирогена.
Чем отличается лихорадка от гипертермии
При гипертермии, т.е. также повышенной температуре тела в организме (его перегреве) контроль над температурой центром терморегуляции гипоталамуса теряется. В то время как при лихорадке он сохраняется.
Читайте также: Как правильно измерить температуру тела
Симптомы
В связи с тем, что почти во всех случаях лихорадка обусловлена инфицированием организма, ее сопровождают симптомы, характерные для инфекционных болезней и воспалительных процессов.
Такими симптомами могут быть:
- Ощущение больным волнообразного жара;
- Озноб, повышенная потливость;
- Слабость, быстрая утомляемость;
- Снижение аппетита, подташнивание, может быть рвота;
- Головная, суставная и мышечная боль.
Классификация
Стадии лихорадки
Развитие лихорадки происходит в 3 стадии:
1 стадия (подъем температуры, stadia incrementi). На этой стадии у взрослых людей теплопродукция остается на прежнем уровне, однако для сбережения энергии, организм притормаживает теплоотдачу, за счет чего и происходит подъем температуры. Главным образом этот процесс обусловлен сужением периферических сосудов, из-за чего происходит меньший приток теплой крови к тканям. Далее, симпатическая нервная система производит спазм сосудов кожи и удержание потоотделения. За счет охлаждения кожи и удержания потоотделения прекращается процесс испарения и соответственно теплоотдача во внешнюю среду. В это же время человек ощущает озноб и у него появляется «гусиная кожа».
А что касается новорожденных детей, то у них на первой стадии наоборот – теплоотдача находится на том-же уровне, однако теплопродукция увеличивается.
2 стадия (удержание температуры, stadia fastigi). На этой стадии, после достижения температуры тела до отметки установочной точки процессы выработки внутренней средой тепла и его отдача во внешнюю среду выравниваются. Сосуды расширяются, кожа нагревается, пропадает бледность, озноб прекращается. Суточные колебания температуры лишь свидетельствуют о том, что организм контролирует процессы терморегуляции.
3 стадия (снижение температуры до исходных значений, stadia decrementi). На этой стадии, после того как высокая температура и другие внутренние процессы, возможно с применением лекарственных средств купировали/удалили патогенный фактор, из-за которого вырабатывались пирогены, точка терморегуляции снижается до нормального для конкретного организма уровня. При этом гипоталамус идентифицирует разницу между тем «как должно быть» и «как сейчас есть», после чего за счет различных механизмов температура опускается до установленной точки. Главный механизм снижения – резкое повышение теплоотдачи, которая очень сильно превышает теплопродукцию. На этом этапе повышается потоотделение и мочевыделение.
Типы лихорадки в зависимости от температуры тела
- Субфебрильная – 37-38 °С;
- Фебрильная (умеренная) – 38-39 °С;
- Пиретическая (высокая) – 39-41 °С;
- Гиперпиретическая (чрезмерная) – более 41 °С.
Состояние, при котором температуры тела поднимается до 41 °С и выше является опасным для жизни человека, особенно в детском возрасте.
Типы лихорадки, в зависимости от времени суток
- Постоянная (febris continua) – колебания температуры тела в течение суток не превышают 1 °С и могут возвращаться до нормальных показателей;
- Ремитирующая (febris remittens) — колебания температуры тела в течение суток составляют 1,5-2 °С, до нормальных значений температура не понижается;
- Интермиттирующая (febris intermittis) – характеризуется стремительным подъемом температуры до высоких значений (пиретической), после чего таким же резким спадом до нормы, причем колебания могут появляться по несколько раз в сутки;
- Гектическая (febris hectica) — суточные колебания составляют 3-5 °С, которые в течение суток резко меняются по несколько раз;
- Обратная (febris inversa) – характеризуется суточными колебаниями с пиками высоких отметок по утрам;
- Атипичная (febris athypica) – характеризуется непредвиденными колебаниями температуры без какой-либо закономерности;
- Возвратная (febris recurrens) – характеризуется затяжными периодами (по несколько суток) колебаний температуры до повышенных с высокими и нормальных значений.
Диагностика
Диагностика организма при лихорадке направлена на выяснение патогенного фактора, из-за которого произошло повышение температуры. Среди основных методов обследования выделяют:
- Общий анализ крови;
- Биохимический анализ крови;
- Общий анализ мочи;
- Бактериологическое и серологическое исследования биоматериалов на выявления инфекции.

Лечение

Как мы уже писали – лихорадка является защитным механизмом организма, поэтому лечение нужно направлять, прежде всего, не на снижение температуры тела, а обезвреживание патогенного фактора. Например, при вирусных инфекциях – симптоматическое лечение, а в некоторых случаях применение противоинфекционных препаратов («Ацикловир» и др.), иммуностимулирующих средств (препараты интерферона), антибактериальных препаратов и другие.
Как правило – купирование инфекции приводит к самостоятельной нормализации температуры тела.
Контроль над температурой тела берут в том случае, если она поднимается до высоких значений и держится несколько дней подряд, не снижаясь до нормальных отметок.
Как снизить температуру тела?
Детям лучше делать обтирания тела, прикладывать компрессы на водно-уксусной основе. При сильно-выраженной лихорадке врач может назначить противовоспалительный лекарственный препарат, выбор которого производится по показаниям и в зависимости от возраста пациента.
Взрослым можно также обходится компрессами, однако, если говорить о лекарственных препаратах, то выбор обычно делается на применение нестероидных противовоспалительных средств (НПВС) – «Ибупрофен», «Нурофен», «Нимесил», «Парацетамол», «Ацетилсалициловая кислота» (Аспирин) и другие.
При лихорадке в обязательном порядке нужно много пить жидкости, что поможет быстрее выводить из организма токсины, вырабатываемые бактериями, а также поддерживать водный баланс.
Срочно к врачу, если…
- температура становится неконтролируемой и не спадает с высоких от меток (у взрослых – 39, у детей – 38,5) в течение 3 и более дней;
- у больного начались судороги тела;
- больной – младенец;
- появились расстройства дыхания, бредение, галлюцинации.
К какому врачу обращаться?
- Терапевт

Видео
Когда у малыша вдруг поднимается температура – это волнует любую нормальную маму, так как температура – это всегда сигнал нездоровья в детском организме. Повышение температуры тела называют лихорадкой, и это вполне нормальная, защитного рода реакция тела на внедрение любого инфекционного начала или на развитие любого воспаления. Даже если общая температура тела и не повышена, то в зоне воспаления и красноты она всегда закономерно выше, чем окружающие ткани – и это вполне нормально, так организм борется с внедрением «неприятелей» в виде вирусов и микробов.
Почему же нужно повышать температуру тела? При повышении температуры более 37 градусов, вирусам и микробам становится крайне некомфортно существовать, они перестают размножаться, а вот иммунная система, напротив, при повышении температуры резко активизируется и помогает организму в борьбе с развившейся инфекцией, ускоряется обмен веществ и выведение продуктов жизнедеятельности из организма. Это в итоге приводит к тому, что организм ребенка быстрее справляется с инфекцией и в конечном итоге, выздоравливает. Именно поэтому в отношении повышенной температуры у врачей отношение несколько иное, чем у родителей, они не стремятся любой ценой сбить лихорадку.
Нужно ли лечить лихорадку?
При повышении температуры всегда возникает закономерный вопрос – нужно ли ее снижать, при каких цифрах это целесообразно и чем снижать температуру лучше и правильнее, особенно когда это совсем маленький ребенок? Если ребенок заболевает, у него повышается температура, всегда необходимо вызывать врача, чтобы именно врач определил истинные причины лихорадки, поставил точный диагноз и назначил соответствующее лечение заболевания, рассказал, как правильно нужно будет принимать препараты. А по поводу лихорадки, Всемирной Организацией Здравоохранения определены критерии снижения температуры при ней: если малыш изначально здоров, ему не стоит снижать температуру, которая составляет ниже 38.5 градусов, и даже выше, если ребенок хорошо ее переносит.
Однако, в этом правиле всегда имеются исключения – когда ребенок относится к группе риска по формированию фебрильных судорог или осложнений при лихорадке, если у него ранее уже были эпизоды развития судорог на фоне высокой температуры тела, если это дети первых трех месяцев с рождения, им нужно снижать температуру сразу же. Также стоит снижать температуру у детей с неврологическими нарушениями, патологиями органов дыхания и системы кровообращения (пороки сердца в особенности), с наследственными заболеваниями метаболизма. У этих детей лихорадка, даже невысокая, способна спровоцировать срывы адаптационных механизмов и серьезные нарушения, она может существенно осложнить течение заболевания или вызвать обострение хронических заболеваний. Этим детям показано медикаментозное снижение температуры при любых цифрах на термометре.
Также стоит приступить к медикаментозному снижению температуры при высоких цифрах лихорадки в сочетании с ухудшением общего состояния, резкими ознобами, сильными болями в мышцах, бледностью кожи и слизистых, отдышкой, шумным дыханием и нарушениями сознания. В этих случаях жаропонижающие препараты даются немедленно, без раздумий, стоит ли их применять. Также стоит помнить, что лихорадка может возникать двух типов, и переходить в состояние гипертермического синдрома – это тяжелое состояние с нарушением всех систем и органов ребенка. При нем возникают судороги с потерей сознания, расстройства в работе сердечно-сосудистой системы, что требует неотложной медицинской помощи уже в стационаре.
Что делать при температуре?
Первый вопрос, который возникает у родителей при необходимости снижения температуры ребенка – это как правильно понижать температуру, какие лекарства давать и какие меры еще предпринимать? Мы уже разобрались, что при лихорадке без осложнений и цифрах температуры до 38.5-39.0 градусов мы попытаемся обойтись без приема медикаментов, при условии, что ребенок относительно хорошо себя чувствует. Тогда стоит обеспечить ребенку прохладную температуру в комнате, без духоты, с проветриванием. Не стоит бояться сквозняков и того, что малыш замерзнет, в жаре и духоте лихорадка только усилится. А вот согревать ребенка, который лихорадит, у которого температура и без того высокая – очень опасно.
Нельзя при лихорадке накрывать малыша тремя одеялами, надевать чрезмерно теплую одежду, ставить в комнате три обогревателя – это может обернуться тепловым ударом, особенно если температура повышается. Правильным будет одевание легкой пижамки из хлопка, чтобы впитывала пот и пропускала воздух, поддержание температуры в комнате не выше 20 градусов, но малыш не должен мерзнуть, ему должно быть комфортно. Влажность воздуха необходимо поддерживать в пределах 50-60%, то есть главное в лихорадке – соблюдать прохладу и влажность.
При лихорадке усиливается потеря влаги тела через кожу с потом, через легкие с усиленным дыханием, а значит, эту потерю жидкости нужно адекватно восполнять. Это достигается обильным отпаиванием малыша, даже если ему не очень хочется, нужно уговаривать ребенка много пить. Необходимо, чтобы потери жидкости восполнялись таким же объемом питья и даже большим, остальное потом выйдет с мочой. Температура напитков не должна быть холодной или слишком горячей, в среднем она должна равняться температуре тела. Грудничков нужно как можно чаще прикладывать к груди, допаивать водичкой, а детей постарше – поить кипяченой водой, компотами, сильно разбавленными фруктовыми соками, морсами, детским чайком. Можно предлагать малышу сочные фрукты, они также дают порции жидкости. Поите малыша понемногу, но часто, грудничков можно выпаивать из бутылочки, с ложки или специального шприца для лекарств. Детей постарше можно поить с кружки или поильника.
Медикаментозная коррекция лихорадки
При необходимости применения жаропонижающих средств сразу встает вопрос – какие из них применять детям, чтоб были эффективны и безопасны? Вопрос на самом деле далеко не простой, хотя в аптеках полно препаратов с жаропонижающим действием. Но, чем меньше ребенок, тем сложнее ему подобрать препараты. Лихорадку снимают препараты только одной из медикаментозных групп – нестероидные противовоспалительные средства или НПВС. Помимо температурного компонента, они влияют также на болевую чувствительность и воспаление в целом. К этой группе относятся и знаменитые гели-мази от радикулита по типу “Фастум-геля”, “Диклофенака”, “Найза” и знаменитый “Анальгин” или “Кеторол” (Кетанов), который применяют при болях.
К этой же группе относятся и детские средства от лихорадки – “Ибупрофен” и “Парацетамол”. А если они относятся к одной и той же группе, значит, принципы действия у них сходны, и противопоказания и побочные эффекты у них тоже имеют примерно тот же спектр. Поэтому, к жаропонижающим препаратам нужно относиться очень настороженно, особенно если у малыша имеются бронхиальная астма, гастрит или дуоденит, аллергия, проблемы с кровью и некоторые другие болезни, поражения почек. Так, стоит помнить, что парацетамол при превышении дозировки может повреждать печень, в экспериментах установлено, что отравление парацетамолом может вызвать некроз печени с необходимостью ее пересадки (правда для этого нужно 50 таблеток, но все-таки). Важно всегда настороженно относиться к назначению препаратов и введению их в организм, особенно если это малыш раннего возраста.
В педиатрической практике наиболее часто применяются такие препараты как “Парацетамол” (аналогами его являются “Панадол”, “Цефекон”, “Эффералган”, “Калпол”), или “Ибупрофен” (единственный его вариант – “Нурофен”), в редких случаях на “Скорой помощи” применяют “Метамизол натрия” (анальгин) в инъекционных формах. Аспирин у детей до 15 лет запрещен в любом в его виде, хоть в шипучих, хоть в обычных таблетках. У всех перечисленных препаратов могут возникать одни и те же побочные эффекты при их приеме ребенком. К этим побочным эффектам относятся раздражение в области слизистой желудка или кишечника, что может вызывать диарею и даже рвоту, спазм бронхов, особенно при аллергии или при наличии бронхиальной астмы, проблемы со свертыванием крови, нарушение в работе почек или печени. Из-за наличия всех этих побочных эффектов жаропонижающие препараты стоит применять по возможности не внутрь, пусть даже это растворимые формы или сиропы, а ректально – в свечах.
Прежде всего, препараты в свечах быстрее растворяются и начинают всасываться в кровь, оказывая свой жаропонижающий эффект, а кроме того, кровообращение в области прямой кишки идет мимо печени, что снижает риск негативного влияния препарата на печеночные клетки. Но вот раздражение пищеварительного тракта или спазм бронхов они все равно могут вызвать, ведь кровь разносится по всем органам, в том числе и к бронхиальному дереву и кишке. Плюс, препарат влияет на определенные ферменты, работающие также в системе пищеварения и стенках бронхов. Именно поэтому применять жаропонижающие средства нужно только по необходимости и не более двух-трех дней.
Завтра продолжим разговор о лихорадке.
Препараты для снижения температуры
Питье и питание при лихорадке